آیا کامپوزیت ونیر باعث التهاب لثه می شود؟
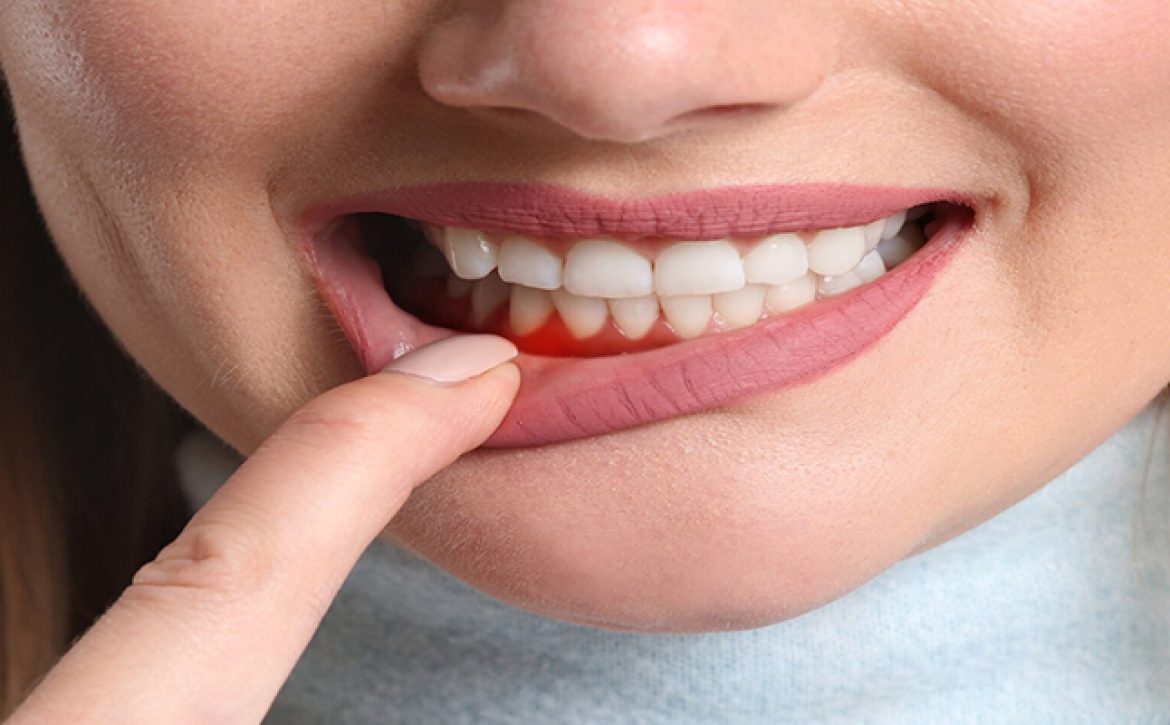
آیا کامپوزیت ونیر باعث التهاب لثه می شود؟ کامپوزیت ونیر به آن دسته از موادی گفته می شود که در طراحی و ترمیم دندانها مورد استفاده قرار میگیرند. این مواد عموماً از رزینهای مصنوعی تشکیل شده اند و با استفاده از یک ماده چسبنده به دندان متصل میشوند. در برخی از موارد، ممکن است کامپوزیت ها باعث التهاب و عفونت لثه شوند. اما اگر شما برای اجرای این تکنیک به یک دندانپزشک حرفه ای مراجعه کنید، این مشکل هرگز برای شما رخ نخواهد داد و می توانید از مزایای کامپوزیت بهره مند شوید. توصیه می شود قبل از انجام این روش از تخصص دندانپزشک خود اطمینان حاصل کنید و سپس کارهای زیبایی دندان خود را به او بسپارید.
در چه مواقعی کامپوزیت باعث التهاب لثه می شود؟
در پاسخ به سوال آیا کامپوزیت ونیر باعث التهاب لثه می شود؟ باید بگوییم در مواردی که کامپوزیت ها به درستی نصب و ترمیم نشوند، ممکن است عوارضی مانند التهاب لثه رخ دهد. اما این امر الزاماً به دلیل وجود ماده کامپوزیت ونیر بر روی ساختار دندان نیست، بلکه التهاب لثه میتواند مربوط به عوامل دیگری باشد که ممکن است در فرآیند نصب و ترمیم تأثیرگذار باشند. در ادامه به این موضوع می پردازیم:
- نامناسب بودن ترمیم: اگر کامپوزیت یا ونیر به درستی ترمیم نشوند و روی دندانها همخوانی مناسبی نداشته باشند، میتواند باعث تراکم زیاد بین دندان و لثه شده و التهاب لثه را ایجاد کند. این مسئله دقیقا به دلیل عدم تبحر دندانپزشک به وجود می آید. زمانی که دندانپزشک در کار خود تخصص دارد به تراکم مواد توجه دارد و تلاش می کند این کار را به صورت طبیعی انجام دهد که هیچ گونه مشکلی در ساختار دندان ها به وجود نیاید.
- عفونت: اگر در حین نصب کامپوزیت یا ونیر، عفونت یا التهابی در دندان یا لثه وجود داشته باشد، ممکن است باعث التهاب لثه شود. با توجه به این مسئله دندانپزشک موظف است ساختار دندان را بررسی کنید و در صورت هر گونه عفونت آنها را رفع نماید و سپس برای این کار اقدام کند.
- تراکم نامناسب: اگر ضخامت کامپوزیت یا ونیر زیاد باشد و باعث تغییر در تراکم لثه شود، میتواند منجر به التهاب لثه شود.
در صورت عفونت لثه پس از کامپوزیت چه کاری انجام دهیم؟
در ادامه پاسخ به سوال آیا کامپوزیت ونیر باعث التهاب لثه می شود؟ بهتر است به این مسئله بپردازیم که در صورت به وجود آمدن عفونت لثه پس از کامپوزیت چه کارهایی باید انجام دهیم. اگر پس از نصب کامپوزیت عفونت لثه رخ داده باشد، بهتر است به دندانپزشک خود مراجعه کرده و او را در جریان قرار دهید. دندانپزشک میتواند علت اصلی مشکلی را که در دندان شما به وجود آمده است تشخیص دهد و برنامه درمانی مناسب را تعیین کند. مراقبت های دیگری که در این راستا می توانید انجام دهید به شرح زیر هستند:
- بهداشت دهانی منظم: بهداشت دهانی منظم و صحیح را رعایت کنید. این امر شامل شستشوی دهان با مسواک نرم و خمیردندان مناسب است. در صورت عفونت لثه، دندانپزشک ممکن است به شما راهنماییهای خاصی را در مورد حفظ سلامت لثه بدهد ( اگر به این موضوع علاقه مند هستید، می توانید مقاله مراقبت های پس از کامپوزیت دندان را مطالعه کنید).
- استفاده از آنتیبیوتیکها: در برخی موارد شدیدتر عفونت لثه، دندانپزشک ممکن است آنتیبیوتیکها را تجویز کند. اگر پزشک شما به شما آنتیبیوتیک تجویز کرده است، حتماً دستورات و نحوه مصرف را دقیقاً دنبال کنید.
- استفاده از دهانشویه ضد عفونی کننده: دندانپزشک ممکن است استفاده از دهانشویه ضد عفونی کننده را توصیه کند. استفاده از این محصول میتواند به کنترل عفونت و التهاب لثه کمک کند.
- رعایت توصیههای پزشک: مهمترین قدم در درمان عفونت لثه پس از کامپوزیت، رعایت توصیهها و دستورات دندانپزشک است. دندانپزشک میتواند روشهای خاصی را برای بهبود عفونت لثه تعیین کند. بنابراین، حتماً به توصیهها و دستورات او پایبند باشید.
سخن پایانی
تا به اینجا تلاش کردیم اطلاعات کاملی را در مورد آیا کامپوزیت ونیر باعث التهاب لثه می شود؟ در اختیار شما قرار دهیم. در برخی از موارد از جمله تراکم زیاد مواد بر روی دندان، عدم قرار گیری درست مواد بر روی دندان و عفونت دندان منجر به التهاب لثه می شوند. به هر حال، مراجعه به دندانپزشک بهترین گزینه برای درمان است، زیرا او میتواند وضعیت شما را بررسی کند و برنامه درمانی مناسب را برای شما تعیین کند.